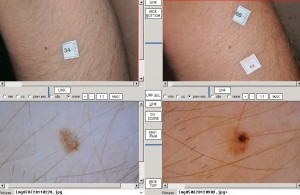
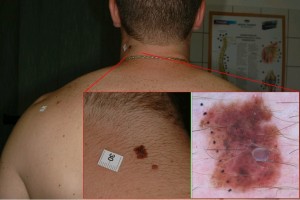
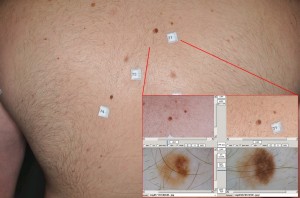
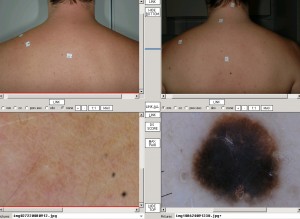
Semmi köze a melanomához és a bőrrákhoz (legalábbis közvetve nincs), de mégis fontos ügy, ezért írok róla.
A dohányzás az, ami világszerte önmagában a legtöbb korai halálért felelős.
Így a dohányzásról való leszokás egy bember életében a legjobb döntés és tett, amit csak véghez vihet.
Statisztikák szerint ez egyedül, segítség nélkül a dohányosok kb. 4-5%-ak sikerül.
2009 óta működik a Dohányzásról Leszokást Támogató Központ (DLTK), ami igazoltan hatékonyan működő módszerekkel segíti a (volt)dohányosokat.
Telefonszámuk ingyenesen hívható: 06-80-44-20-44.
Web: www.leszokasvonal.hu
Sok sikert és kitartást!